Sigmoidoskopia - wskazania, przygotowanie, przebieg i interpretacja wyników

Sigmoidoskopia, a dokładniej fiberosigmoidoskopia (FSS), to endoskopowe badanie dystalnej (końcowej) części jelita grubego, tj. odbytnicy oraz esicy. Badanie może być rozszerzone o zstępnicę, a nawet część poprzecznicy. Sigmoidoskopia jest podobna do kolonoskopii, ale trwa krócej i nie wymaga tak długiego, uciążliwego przygotowania. Wykonywana jest w celach diagnostycznych oraz do oceny przebiegu leczenia NZJ ze zmianami w lewej połowie okrężnicy.
Wskazania do sigmoidoskopii
- diagnostyka - sigmoidoskopia wraz z pobraniem wycinków do oceny histopatologicznej jest pomocnym badaniem diagnostycznym w przypadku problemów jelitowych, zwłaszcza wówczas, gdy wykonanie pełnej kolonoskopii jest niemożliwe, np. w silnym zaostrzeniu czy z powodu zwężenia jelita
- różnicowanie między CU i CD
- ocena stopnia aktywności choroby oraz monitorowanie leczenia - gdy jest to wskazane ze względów klinicznych
- monitorowanie programu leczenia biologicznego oraz badań klinicznych - gdy pełna kolonoskopia jest zbędna lub przeciwwskazana
- leczenie zabiegowe, np. polipektomia
Przygotowanie do sigmoidoskopii
- na kilka dni przed sigmoidoskopią dieta powinna być lekkostrawna i ubogoresztkowa, należy zrezygnować z warzyw, owoców, razowego pieczywa, ciemnych makaronów, brązowego ryżu itd. oraz unikać ziaren, nasion i pestek (jak np. nasiona pomidorów, malin, kiwi, siemię lniane, mak, słonecznik, sezam, chia);
- na dzień przed badaniem zalecana jest dieta płynna;
- nie ma potrzeby oczyszczania całego jelita grubego doustnymi środkami przeczyszczającymi jak do kolonoskopii, choć niektóre ośrodki zalecają taki schemat przygotowania również do sigmoidoskopii;
- wieczorem w dniu poprzedzającym badanie oraz ponownie w dniu badania (ok. 2-3 godziny przed badaniem) należy wykonać lewatywę z ciepłej wody z odrobiną soli lub specjalną wlewkę oczyszczającą, np. Rectanal, Enema (są to gotowe preparaty do kupienia w aptece bez recepty, jednak w NZJ mogą one podrażnić błonę śluzową jelita);
- w dniu badania powinno się być na czczo, można jedynie pić.
Przebieg sigmoidoskopii
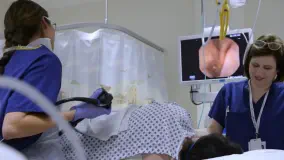
Sigmoidoskopia polega na wprowadzeniu giętkiego, elastycznego endoskopu (kolonoskopu) zakończonego kamerą przez odbyt do odbytnicy, a następnie esicy oraz ewentualnie dalej do zstępnicy, czy nawet końcowego odcinka poprzecznicy. Sigmoidoskopia powinna być poprzedzona oględzinami okolicy okołoodbytniczej oraz badaniem per rectum, czyli palcem przez odbyt.
Pacjent otrzymuje specjalne jednorazowe spodenki z niewielkim rozcięciem, co pozwala uniknąć skrępowania.
Badanie odbywa się początkowo w pozycji leżącej na lewym boku z nogami podciągniętymi do klatki piersiowej, później lekarz może polecić zmianę pozycji, np. na drugi bok, na plecy lub na brzuch.
W celu zmniejszenia bólu oraz dyskomfortu stosuje się miejscowe znieczulenie powierzchniowe żelem lub maścią z lidokainą. W razie potrzeby można podać leki uspokajające i/lub przeciwbólowe. W przypadku sedacji głębokiej oraz znieczulenia ogólnego musi być obecny anestezjolog.
W trakcie badania wprowadza się do jelita powietrze (aby je rozdąć) oraz płyny (aby oczyścić pole widzenia w razie potrzeby), co może spowodować wzdęcia oraz uczucie parcia na stolec. Ewentualny ból należy zgłosić lekarzowi.
Badający powinien wykonać biopsję śluzówki, czyli pobrać wycinki do badania histopatologicznego pod mikroskopem, bez względu na to, czy zaobserwował "na oko" makroskopowe zmiany śluzówki, czy też nie. Sigmoidoskopia trwa zazwyczaj ok. 15 minut.
Interpretacja wyników sigmoidoskopii
W trakcie sigmoidoskopii lekarz interpretuje obraz śluzówki jelita "na oko" na ekranie monitora. Pacjent otrzymuje opis tych oględzin makroskopowych od razu po badaniu.
Pobrane wycinki są interpretowane pod mikroskopem przez patomorfologa. Na opis tego badania histopatologicznego czeka się ok. 10-14 dni. Wynik ten bardzo często decyduje o diagnozie, np. CU czy CD.
Po badaniu
Przez cały dzień po sigmoidoskopii mogą dokuczać wzdęcia, nadmierne gazy oraz skurcze - winne temu jest powietrze wprowadzone do jelita w trakcie badania. Nie należy wstrzymywać oddawania gazów. Można wspomóc się lekami zawierającymi simetikon (np. Espumisan, Simetigast, Ulgix), rozkurczowymi (np. No-Spa, Buscopan, Scopolan), przeciwbólowymi (np. Apap) i/lub naparem z kopru włoskiego. Nie wolno stosować przeciwbólowych NLPZ jak aspiryna, Ibuprom czy Ketonal, ponieważ mogą one doprowadzić do krwotoku z jelita. Na podrażnioną okolicę odbytu można zastosować łagodzące maści, np. Linomag, Sudocrem, Proktis-M.
Jeśli zostało zastosowane znieczulenie (np. opioidowe leki przeciwbólowe, uspokajające benzodiazepiny, propofol), nie należy prowadzić samochodu w drodze powrotnej do domu.
W przypadku nasilonego krwawienia z odbytu (niewielkie jest dopuszczalne), gorączki, dreszczy lub silnego bólu należy pilnie zgłosić się do szpitala!
 JELITO W OGNIU
JELITO W OGNIU